Maladie génétique la plus transmise et la plus répandue dans le monde, la drépanocytose, aussi appelée anémie falciforme ou hémoglobine S, est une maladie héréditaire grave. Elle est reconnue 4e priorité de santé publique par l’Organisation mondiale de la santé (Onu). Dr Caroline Padonou Boko est Maître de conférences Agrégée de pédiatrie et génétique médicale, Chef Service Pédiatrie au Centre hospitalier universitaire départemental de l’Ouémé Plateau. Avec elle, et au travers de cette interview accordée à Matin Libre Télévision, on fait le tour du sujet.
Matin Libre : Que peut-on comprendre par drépanocytose ?
Dr Caroline Padonou Boko : La drépanocytose est une maladie du sang qui touche les globules rouges, et plus précisément, l’hémoglobine. L’hémoglobine, c’est un constituant des globules rouges qui est chargé du transport de l’oxygène dans l’organisme. Les patients qui sont porteurs de drépanocytose ont une hémoglobine anormale qu’on appelle hémoglobine S. Cette hémoglobine, dans certaines situations, va devenir rigide et va entraîner une déformation du globule rouge en forme de fossile, ce qui fait que parfois, cette maladie sera appelée anémie falciforme. La prévalence de la drépanocytose au Bénin est d’environ 4,8%. La drépanocytose fait partie de l’une des principales causes de mortalité des enfants. Selon les études, entre 10 et 20% des causes de mortalité des enfants de moins de 5 ans sont liées à la drépanocytose.
Quand dit-on qu’une personne est atteinte de drépanocytose ?
On dira d’une personne qu’elle est atteinte de drépanocytose dans trois situations différentes. La première, il s’agit d’une personne qui porte une hémoglobine S et qui n’a pas du tout d’hémoglobine A. Cette personne sera dite SS. La deuxième situation, c’est celle d’une personne qui porte une hémoglobine S et une deuxième hémoglobine anormale de type C. Cette personne sera dite SC. Et la troisième situation, c’est celle d’une personne qui porte une hémoglobine S associée à un autre type d’hémoglobine anormale dite bêta-thalassémie. Donc, cette personne sera dite S-bêta-thalassémie.
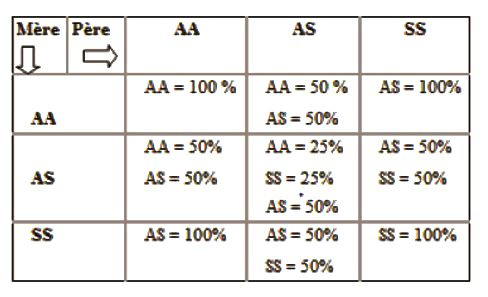
La drépanocytose est transmise des parents aux enfants. Ce n’est pas une maladie infectieuse comme le paludisme qu’on contracte et dont on guérit. Lorsqu’une personne est porteuse de la drépanocytose, cela signifie qu’elle a reçu de son père une hémoglobine anormale et de sa mère une hémoglobine anormale. Les deux parents ont toujours chacun une hémoglobine anormale, qu’ils soient malades ou pas. Il existe des sujets qui sont porteurs d’hémoglobine A et d’hémoglobine S. Ces sujets sont appelés les porteurs sains. Ils sont capables de transmettre la maladie à leurs enfants sans pour autant eux-mêmes être malades.
À quand remonte le premier cas au Bénin ? Et depuis ce temps, le nombre de personnes souffrant de la drépanocytose a augmenté ou a baissé ?
Le premier cas officiellement publié au Bénin remonte à mai 1993. C’était dans le cadre du programme de dépistage précoce et de suivi régulier du nourrisson, du nouveau-né. Le nombre de personnes atteintes de drépanocytose augmente et cela pour plusieurs raisons. La première raison, c’est que grâce à la sensibilisation sur la maladie, les populations font de plus en plus leur dépistage et on découvre de nouveaux cas de patients atteints de drépanocytose. La deuxième raison, c’est la disponibilité des outils diagnostiques qui permettent de réaliser de plus en plus de dépistages. Donc, somme toute, il y a une augmentation du nombre de cas qui sont diagnostiqués.
Si la maladie est si grave, pourquoi son diagnostic n’est pas spontané ?
L’électrophorèse de l’hémoglobine est un examen clé. C’est l’examen qui permet de faire le diagnostic de la drépanocytose. De plus en plus, cet examen rentre dans les habitudes des jeunes en âge de procréer qui le réalisent dans le cadre du bilan prénuptial. Mais il n’est pas suffisamment systématique. Et nous, nous souhaitons que cela le devienne de manière à pouvoir éviter que les parents transmettent la maladie à leur enfant dans l’ignorance. Pour nous qui sommes pédiatres également, de plus en plus de parents adhèrent à la réalisation de l’électrophorèse de l’hémoglobine pour leur enfant lorsque nous les sensibilisons.
Quand faut-il faire l’examen de l’électrophorèse de l’hémoglobine ?
L’examen de l’électrophorèse de l’hémoglobine peut être fait dès la naissance. On n’a pas besoin d’attendre ; aucun délai n’est indispensable. Mais il faut savoir qu’il y a des techniques spécifiques à utiliser pour cet âge-là. Il faut donc aller vers des laboratoires qui sont spécialisés ; dans des centres qui sont recommandés. Les Centres hospitaliers universitaires, pour la plupart, sont capables de faire l’électrophorèse de l’hémoglobine du nouveau-né dès la naissance. L’électrophorèse de l’hémoglobine fait partie du bilan prénuptial. Mais, comme je le disais tantôt, sa réalisation n’est pas systématique. Il faut savoir que c’est un examen qui a un coût et qui revient à la charge du patient. Lors des consultations prénatales, l’électrophorèse de l’hémoglobine est également systématiquement proposée à la femme enceinte et également à la naissance du bébé. C’est un examen qui devrait être proposé de manière systématique. Mais dans la pratique, nous réalisons un dépistage ciblé. C’est-à-dire que c’est un examen qu’on propose automatiquement aux femmes qui sont connues être porteuses de l’hémoglobine anormale, quel que soit le statut de leur conjoint, et aux femmes qui ont déjà un enfant atteint de drépanocytose.
Les responsables des confessions religieuses sont des acteurs clés dans la lutte contre cette maladie. Est-ce que vous interagissez avec eux ?
Notre interaction avec les religions est participative. Nous nous appuyons sur l’autorité morale que constituent les responsables religieux pour sensibiliser les populations sur la maladie et la réalisation de l’électrophorèse de l’hémoglobine, avant toute union. Nous nous appuyons également sur eux pour démystifier la maladie parce qu’elle est parfois considérée de mystique et les patients porteurs de drépanocytose sont stigmatisés. Mais en aucun cas, nous ne nous mettons en position d’interdire une union. C’est une sensibilisation et c’est le patient qui prend sa décision après un conseil approprié.
Ne faut pas en arriver là ? Interdire carrément l’union de partenaires incompatibles pour sauver des vies ?
Nous ne sommes pas de votre avis. Nous sommes d’avis qu’il faut sensibiliser ; qu’il faut faire comprendre au patient les risques afin qu’il prenne en charge sa vie et son destin.
Il est dit que l’espérance de vie d’une personne atteinte de la drépanocytose est courte. Est-ce vrai ?
De nombreux progrès ont été réalisés dans la prise en charge de la drépanocytose depuis les années 1980. Et aujourd’hui, dans les pays développés, avec le dépistage précoce, le suivi régulier et les thérapies innovantes, l’espérance de vie de la personne atteinte de la drépanocytose n’est pas très loin de l’individu qui est sain. Cependant, c’est vrai que dans nos pays en Afrique subsaharienne, en particulier au Bénin, l’accès aux soins reste difficile. Le dépistage précoce n’est pas tout à fait une réalité et de ce fait, l’espérance de vie de nos patients est assez réduite. Près de 50% des enfants sans suivi ne vont pas atteindre l’âge de 10 ans.
Nous allons aborder à présent, les moyens de prévention de la drépanocytose
La drépanocytose étant une maladie héréditaire, il faut d’abord éviter de donner naissance à un enfant atteint de drépanocytose. Cela implique pour les partenaires de connaître leur statut avant de se dire oui en faisant le test de l’électrophorèse de l’hémoglobine. Lorsque les partenaires se sont déjà engagés et qu’ils sont porteurs de drépanocytose, ils ont un risque d’avoir un enfant atteint et ce risque est variable en fonction du génotype des partenaires. Le rôle du médecin, c’est donc de leur expliquer à travers le conseil génétique avisé, quels sont les risques qu’ils encourrent. Lorsque l’enfant est né et qu’il est porteur de drépanocytose, il y a encore une possibilité d’action. Là, il s’agit de la prise en charge précoce. Dès le deuxième mois de vie, cet enfant doit pouvoir être pris en charge, avoir un suivi régulier. Dans ce suivi, il y a des mesures d’hygiène pour éviter la survenue des complications de la maladie.
Ces mesures d’hygiène, c’est une boisson abondante ; c’est une alimentation équilibrée ; c’est une protection contre les maladies infectieuses à travers des vaccinations bien conduites, bien régulières ; c’est une protection contre le paludisme qui est l’une des infections assez fréquentes qui emportent nos petits patients porteurs de la drépanocytose ; c’est également la supplémentation en acide folique. Et, associé à tout cela, il faut éviter les facteurs qui déclenchent les crises chez cet enfant. Ces facteurs, c’est par exemple les infections, la déshydratation, l’anémie qui peut déclencher les crises douloureuses chez nos patients ; le stress chez les plus grands ; les efforts physiques prolongés ; les changements de température.
Actuellement, il fait très frais. C’est le moment de bien couvrir nos petits patients porteurs de drépanocytose. Par, ailleurs, il faut bien s’hydrater. La goutte d’eau ne doit pas être très loin. Il faut éviter les vêtements serrés. En termes de boisson, nous recommandons de l’eau avec une petite pincée de sel pour permettre au patient de mieux retenir cette eau dans le corps. Et parlons d’alimentation équilibrée, ça suppose les trois repas par jour et pour ces patients qui dépensent beaucoup d’énergie, deux collations dans la journée et autant que possible, une ou deux collations dans la nuit.
Quelles peuvent être les manifestations de la drépanocytose sur le malade?
La drépanocytose peut se manifester par des complications aiguës ou des complications chroniques. Les complications aiguës, il y en a trois. Celle qui est au devant de la scène, c’est la douleur. La douleur du patient porteur de drépanocytose, commence très tôt, dès l’âge de six mois. Le petit patient peut présenter une tuméfaction, un gonflement du dos des mains et du dos des pieds, très douloureux et qui survient de manière spontanée. Chez les patients plus grands, la douleur va concerner surtout les membres supérieurs et inférieurs. C’est une douleur qui est décrite comme très intense, comme un tiraillement, comme un étau, une douleur vraiment insupportable. Et parfois, le patient vous demandera d’exercer une pression très forte sur les membres pour soulager un peu cette douleur. Mais elle peut siéger à d’autres parties du corps. On peut retrouver cette douleur au niveau thoracique, au niveau du crâne. À côté de la douleur, nous avons l’anémie. L’anémie va se manifester par une pâleur des paumes des mains, des plantes des pieds, une pâleur des conjonctives.
Chez le tout petit, lorsque l’anémie est importante, elle va entraîner un essoufflement. Il peut avoir du mal à prendre la têtée lorsque c’est un nourrisson. Ou ça peut faire que le jeune enfant sera embêté dans ses jeux. Le petit garçon qui habituellement est très turbulent, très agité, ne pourra plus courir, jouer au ballon à cause de l’essoufflement lié à l’anémie. À côté de l’anémie, on a l’ictère. L’ictère, c’est la coloration jaune des yeux. Les yeux, les paumes des mains, les plantes des pieds peuvent être colorés en jaune. Cette couleur jaune est liée à la dégradation de l’hémoglobine. Lorsque l’hémoglobine se dégrade, elle libère un pigment qui va colorer les yeux et autres. On a également l’émission d’urine Coca-Cola. Lorsqu’on examine le patient de manière attentive, on peut remarquer une augmentation du volume de la rate. Chez l’adolescent, on pourra avoir ce qu’on appelle le syndrome thoracique aigu. Ce sont des excès de détresse respiratoire qui sont liés à l’infection et qui peuvent rapidement entraîner la mort.
En dehors du syndrome thoracique, on peut avoir également le priapisme. Le priapisme chez les adolescents, c’est une érection involontaire, douloureuse, et qui survient sans aucune stimulation sexuelle. Donc, lorsque le priapisme dure, ou lorsqu’il se répète et qu’il est mal pris en charge, cela peut avoir un retentissement sur la fertilité, sur la vie sexuelle de l’adolescent. On a aussi les infections pulmonaires, des infections osseuses, des ostéomyélites. Ce sont la plupart du temps des infections très graves qui peuvent facilement emporter le patient.
Les complications chroniques, quant à elles, peuvent concerner les yeux. On a des complications qui vont atteindre la vésicule biliaire. On aura des lithiases vésiculaires. Le patient va présenter des douleurs abdominales très intenses, avec une accentuation de la coloration jaune des yeux. On peut avoir une écrose de la tête fémorale. Donc, ça va se manifester par une douleur, une boîterie qui survient de manière spontanée. L’ostéonécrose peut également concerner les épaules, le cœur, le rein. Donc, la drépanocytose est, somme toute, une maladie assez grave, qui nécessite une bonne prise en charge.
L’éradication de la drépanocytose est-elle possible au Bénin ? Que diriez-vous à deux partenaires, dont le statut de l’un est AS et peut-être l’autre SS, et qui pensent que par la foi ou par l’amour, ils vaincront le « signe indien » ?
L’éradication de la drépanocytose c’est l’idéal que nous souhaitons. Et cela suppose que chaque personne, chaque individu, avant de s’engager, réalise son électrophorèse de l’hémoglobine de manière à connaître son statut et à ne pas transmettre la maladie à sa descendance. Un partenaire AS et un partenaire SS qui s’engagent dans une union ont un risque de 50% d’avoir des enfants porteurs de drépanocytose, des enfants SS. Et ils ont le risque d’avoir des enfants porteurs du trait drépanocytaire, mais c’est de 50%. À deux partenaires qui veulent s’engager, il faut tout simplement expliquer ce risque-là et les accompagner dans leurs décisions. S’il s’avère qu’ils ont un enfant qui est porteur de la drépanocytose et qui est de type SS, nous devons les accompagner. Le dépistage de leur enfant doit être précoce dès les premiers jours à la maternité. Et sa prise en charge ne doit pas être retardée dès le deuxième mois de vie. C’est un enfant qui doit entrer dans un programme de suivi avec les mesures de prévention qui doivent être mises en œuvre de manière systématique. Cependant, mieux vaut faire le choix de ne pas avoir un enfant porteur de drépanocytose.
Propos receuillis et transcrits par Fifonsi Cyrience KOUGNANDE
Drépanocytose
Le témoignage d’un porteur homozygote SS
C’est l’histoire d’un être, c’est l’histoire d’une vie. C’est surtout l’histoire d’une personne porteuse de la drépanocytose : Jésumèvo Hermann Langbénon. Il est le Président de l’Association de lutte contre la drépanocytose au Bénin (Assolud-Bénin). Entre ses rêves vomis, les difficultés d’insertion professionnelles, il tend la voile selon le vent. Son histoire…
» J’ai connu la drépanocytose dans des circonstances particulières. J’ai su que j’étais porteur de cette maladie à l’âge de 10 ans. Mes parents m’avaient diagnostiqué un peu plus tôt. Le contexte était le suivant. En 1998, j’avais un frère qui faisait assez de crises. Mais dans le temps, on croyait que c’était le paludisme, une infection quelconque, parce qu’il tombait malade presque tout le temps. Un jour, un médecin a demandé qu’on lui fasse le test de l’électrophorèse de l’hémoglobine pour qu’on sache réellement de quoi il s’agit. C’est de là que mes parents ont su que c’était de la drépanocytose qu’il souffrait. Malheureusement, il est parti un peu trop tôt. A ma naissance, on m’a fait le test. Mon père a également fait le sien et il a su qu’il était un porteur sain et que moi je suis SS. Depuis ce moment-là, les parents ont commencé vraiment à me suivre. Mais j’ai eu en réalité ma première crise en 2007 lorsque j’avais 10 ans et que je me préparais pour le CEP. J’ignorais toute cette histoire et je suis sorti sous la pluie avec mes amis…
Cette nouvelle a changé le cours de ma vie et a fait que j’ai dévié de mes rêves de base. À la base, j’ai voulu être soldat mais finalement, on m’a dit que je ne pouvais pas faire de l’effort physique intense… On ne peut malheureusement pas se débarrasser de cette maladie mais on a compris avec l’appui des médecins et de l’environnement immédiat qu’on peut vivre avec la maladie longtemps si on remplit les conditions de prévention. On appelle ça prévention secondaire. J’ai vraiment été sujet à la stigmatisation sur plusieurs plans. Et je note trois plans majeurs. D’abord, quand j’étais petit, avec mes cousins, il y avait une nette différence au niveau de la posture, au niveau de nos apparences. J’avais des cousins qui étaient plus imposants que moi. On me disait, voilà, c’est un enfant qui va mourir bientôt. Et on m’a toujours regardé sous cet angle-là. J’étais gardé comme un œuf. Mais, personnellement, j’ai su quand même trouver la force de pouvoir m’en sortir. Sur le plan scolaire aussi, c’était la même chose. Mes professeurs me géraient autrement par rapport aux autres élèves. Il y avait un professeur qui a compris que je ne pouvais pas faire de l’effort physique intense, mais qui m’avait soumis quand même aux épreuves sportives à mon rythme. C’était la première personne qui m’avait donné le sentiment que je peux faire quelque chose avec ma force. Sur le plan professionnel, j’ai eu un emploi. Mais un jour, il pleuvait et j’ai sollicité la permission pour être en retard. Le patron n’a pas été du tout compréhensif. J’ai perdu le contrat. C’est ainsi que je me suis tourné vers l’entreprenariat. Dans certains milieux, les gens ont du mal à me confier des responsabilités.
Sur le plan sentimental, actuellement, je ne suis pas encore marié. Mais aujourd’hui, comparativement à hier, il y a eu plus d’informations que les gens ont comprises. Ils savent que la drépanocytose n’est pas contagieuse, qu’on peut vivre avec la maladie et que le porteur n’est pas obligé d’être un poids tous les jours pour son partenaire. Mais à des moments donnés, j’ai été confronté à des histoires où mon vis-à-vis ne comprenait pas la maladie.
Je voudrais m’adresser principalement aux jeunes qui aujourd’hui sont en face de leur choix de vie, c’est-à-dire savoir avec qui ils vont passer le restant de leurs jours. Pour le bonheur familial, je leur conseille d’aller faire le test de l’électrophorèse. La drépanocytose est budgétivore et quand elle vous prend, c’est de la mer à boire. Il faut l’éviter coûte que coûte».
Propos receuillis et transcrits par Fifonsi Cyrience KOUGNANDE